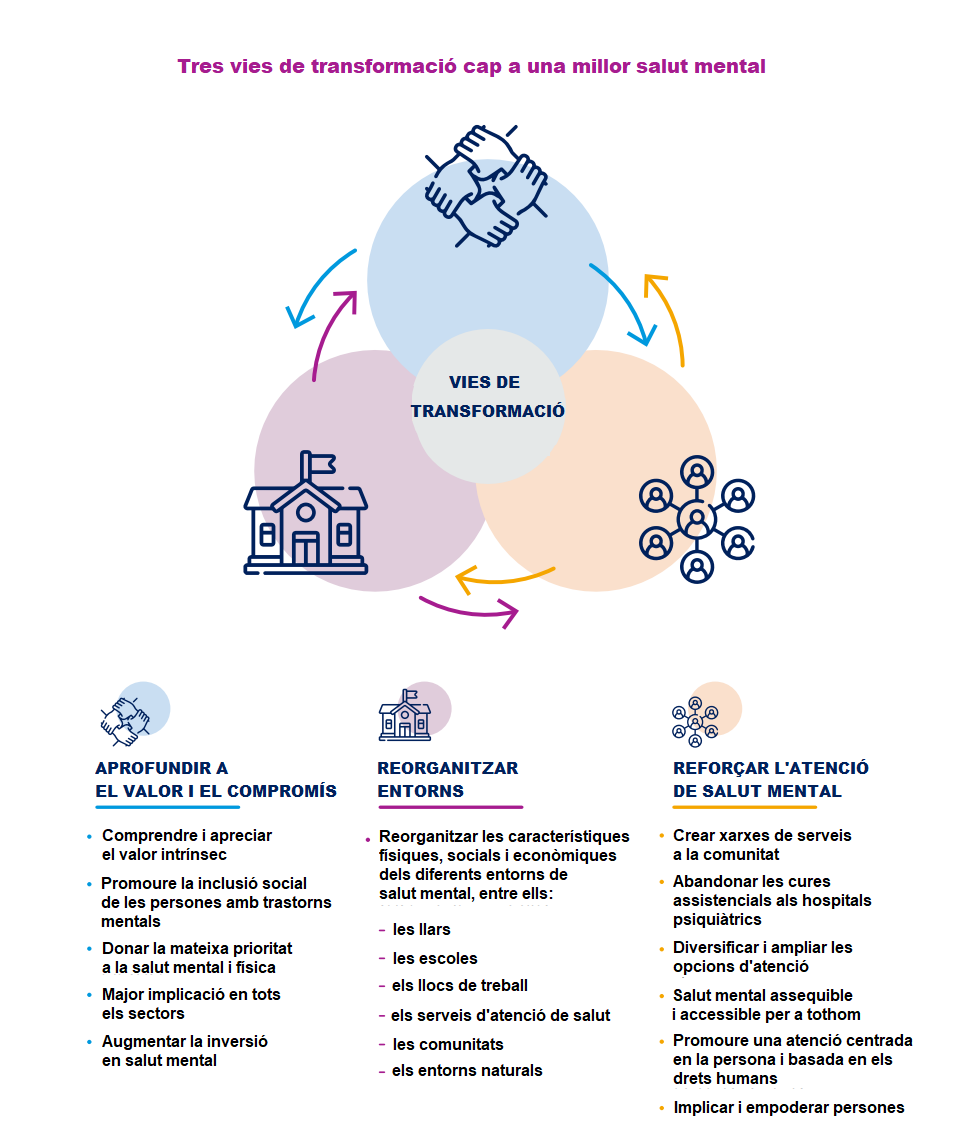
Dia Mundial de la MPOC
El Dia Mundial de la MPOC (malaltia pulmonar obstructiva crònica) se celebra el tercer dimecres de novembre. És una data destacada per l’OMS i la Iniciativa Mundial contra la Malaltia Pulmonar Obstructiva Crònica en la qual es promou a nivell mundial una major comprensió de la malaltia i una millor atenció als pacients afavorint estratègies de prevenció, detecció precoç i intervenció primerenca de la patologia.

La prevalença ha augmentat en els últims deu anys, sobretot en dones, així com la taxa d’infradiagnòstics.
Actualment, és la tercera causa de mortalitat en la població general i l’OMS preveu que l’any 2030 la MPOC representi la tercera causa més important de mortalitat a tot el món.
Una de les principals causes de la malaltia és l’exposició a llarg termini a gasos o partícules, en la majoria dels casos fum de tabac, irritants com la contaminació ambiental i l’exposició a partícules de pols i substàncies químiques en el lloc de treball.
La MPOC pot ser causa de multitud de complicacions en l’àmbit de la salut. Constitueix el factor de risc més freqüent per a l’ingrés hospitalari per pneumònia, els problemes cardíacs, el càncer de pulmó, la hipertensió pulmonar i fins i tot la depressió ocasionada per la dificultat per a respirar i l’impediment per a fer determinades activitats.
La grip també constitueix un risc afegit en aquests pacients, de fet, l’MPOC es troba sempre dins dels 3 factors de risc més freqüents per a patir grip complicada o greu, conjuntament amb la diabetis i les malalties cardiovasculars.
La MPOC diagnosticada a temps i amb el tractament adequat pot retardar la seva progressió. Ha d’evitar-se que es produeixin exacerbacions, pel fet que augmenten la morbi-mortalitat i empitjoren la qualitat de vida dels pacients. Una única exacerbació clínicament rellevant pot associar-se a un augment significatiu de la taxa de deteriorament de la funció pulmonar, una reducció de l’esperança de vida i un major risc de mortalitat.
Per tot això, és molt important que les persones amb MPOC es vacunin cada any enfront de la grip i enfront del pneumococ, mantinguin un pes adequat, realitzin activitat física, segueixin una dieta equilibrada, evitin el tabac i els ambients amb pols o amb productes químics irritants en l’aire.
Per saber-ne més:
Organització Mundial de la Salut (OMS)
http://www.who.int/respiratory/copd/es/
Jennifer Knäpper
Directora Assistèncial – Fundació Sant Francesc d’Assís
Directora – CSAI Can Torras